Bệnh thận mạn: diễn tiến âm thầm không được chủ quan

Bệnh thận ngày càng phổ biến trong cộng đồng, trong khi nhận thức của người dân về vấn đề này chưa cao. Nguyên nhân chủ yếu dẫn đến bệnh thận mạn là do các bệnh lý tại thận, tăng huyết áp và đái tháo đường. Bệnh thận mạn tuy diễn tiến mạn tính, âm ỉ, nhưng thường không hồi phục và người bệnh phải dùng các biện pháp điều trị thay thế thận. Hiểu biết về bệnh lý này sẽ giúp bạn chủ động hơn trong việc tầm soát, chẩn đoán và điều trị bệnh.
Đặc điểm và chức năng của thận
Người bình thường có hai thận nằm ở phía sau trên khoang bụng từ đốt sống ngực 12 đến thắt lưng 3. Mỗi thận nặng khoảng 150 gam, kích thước (12 x 6 x 3 cm), hình quả đậu.
Thận có chức năng nội tiết và ngoại tiết:
Ngoại tiết
Thận là một cơ quan thuộc hệ tiết niệu, có nhiệm vụ sản xuất ra nước tiểu để đào thải các chất thải độc hại ra khỏi cơ thể. Ngoài ra, thận còn đảm nhiệm nhiều chức năng quan trọng khác như giữ cho môi trường bên trong cơ thể luôn ổn định về nước, điện giải, khoáng chất, kiềm toan.
Nội tiết
- Tiết renin: điều hòa huyết áp.
- Tiết erythropoietine: kích tạo hồng cầu.
- Chuyển hóa vitamin D, tạo calcitriol (D3).
Nếu chức năng thận bị suy yếu, các chất thải độc hại tích tụ lại trong cơ thể, môi trường xáo trộn, gây ra nhiều biến chứng nặng nề. Khi suy thận diễn ra cấp tính, nếu được phát hiện và điều trị kịp thời, chức năng thận có thể hồi phục và người bệnh có thể hoàn toàn khỏe mạnh, trở về với cuộc sống hằng ngày. Tuy nhiên, nếu bệnh diễn tiến mạn tính thì chức năng thận sẽ không thể hồi phục.
Định nghĩa và chẩn đoán bệnh thận mạn
Định nghĩa và tần suất bệnh thận mạn
Bệnh thận mạn là những bất thường về cấu trúc và chức năng thận kéo dài trên 3 tháng, ảnh hưởng lên sức khỏe của bệnh nhân.
Tần suất bệnh thận mạn trong cộng đồng theo nghiên cứu NHANES III (Third National Health and Nutrition Examination Survey) của Hoa Kỳ tiến hành trên 15.625 người trường thành trên 20 tuổi, công bố năm 2007 là 13%, hoặc cứ mỗi 10 người sẽ có 1 người bệnh thận mạn.
Bệnh thận thường diễn tiến âm thầm đến giai đọan cuối. Suy thận mạn giai đọan cuối (End stage Renal Disease) là giai đọan nặng nhất của suy thận mạn, mà bệnh nhân không thể sống tiếp nếu không điều trị thay thế thận.

Chẩn đoán
Chẩn đoán dựa vào 1 trong 2 tiêu chuẩn sau:
1. Tổn thương thận kèm hoặc không kèm giảm độ lọc cầu thận (eGFR) kéo dài trên 3 tháng.
Bất thường bệnh học mô thận dựa trên kết quả sinh thiết thận.
Dấu chứng tổn thương thận:
- Bất thường nước tiểu kéo dài. Kết quả xét nghiệm nước tiểu cho thấy có tiểu đạm, tiếu máu.
- Bất thường sinh hóa máu. Kết quả điện giải đồ thể hiện bất thường ở ống thận.
- Bất thường hình ảnh học. Kết quả siêu âm bụng cho thấy thận teo hay các tổn thương thận khác
2. Giảm GFR < 60 ml/phút/1,73 m2 da kéo dài trên 3 tháng kèm hoặc không kèm tổn thương thận
3. Chẩn đoán giai đoạn
| Giai đoạn | Mô tả | Độ lọc cầu thận (eGFR) |
| 5 | Suy thận mạn giai đoạn cuối | <15 hoặc phải chạy thận nhân tạo |
| 4 | Giảm độ lọc cầu thận nặng | 15 – 29 |
| 3 | Giảm độ lọc cầu thận trung bình | 30 – 59 |
| 2 | Tổn thương thận với độ lọc cầu thận bình thường hoặc tăng | 60 – 89 |
| 1 | Tổn thương thận với độ lọc cầu thận bình thường hoặc tăng | >90 |
Nguyên nhân bệnh thận mạn
1. Bệnh thận nguyên phát
Cầu thận
- Bệnh cầu thận sang thương tối thiểu
- Bệnh cầu thận màng…
Bệnh ống thận mô kẽ
- Nhiễm trùng tiểu.
- Bệnh thận tắc nghẽn, sỏi niệu.
Bệnh mạch máu thận
- Viêm mạch máu do ANCA.
- Loạn dưỡng xơ cơ.
Bệnh nang thận và bệnh thận bẩm sinh
- Thiểu sản thận
- Nang tủy thận
2. Bệnh thận thứ phát sau bệnh toàn thân
- Đái tháo đường.
- Thuốc.
- Bệnh ác tính.
- Bệnh tự miễn.
- Đa u tủy.
- Xơ vữa động mạch.
- Tăng huyết áp.
- Thuyên tắc do cholesterol.
- Bệnh thận đa nang.
- Hội chứng Alport.
Tốc độ tiến triển bệnh thận mạn
Theo sinh lý, sau 30 tuổi, trung bình một năm, độ lọc cầu thận giảm 1 ml/ph/l,73m2 da. Độ lọc cầu thận được gọi là giảm nhanh khi giảm mất > 4 ml/ph/1 năm. Việc đánh giá tốc độ giảm độ lọc cầu thận dựa vào theo dõi độ lọc cầu thận trong nhiều tháng, nhiều năm.
Các yếu tố ảnh hường lên tiển triển của bệnh thận mạn được phần thành hai nhóm chính là nhóm yếu tố nguy cơ không thể thay đổi được và nhóm có thể thay đổi được.
1. Nhóm yểu tố nguy cơ không thay đổi được
Tuổi
Số nephron (đơn vị lọc thận) giảm dần theo tuổi, do quá trình lão hóa tự nhiên. Số nephron xơ hóa tăng lên 12% ờ người 70 tuổi, và 30% ở người 80 tuổi (trong khi ờ người trẻ chỉ 1%). Quá trình này dẫn đến giảm số nephron còn chức năng.
Giới tính
Nam tiến triển bệnh thận nhanh hơn nữ.
Chủng tộc
Người da đen mắc đái tháo đường có nguy cơ suy thận mạn giai đoạn cuối tăng gấp 2-3 lần so với người da trắng.
Yếu tố di truyền và chức năng thận nền tảng lúc phát hiện bệnh
Số lượng nephron của mỗi cá thể được quyết định trong thời kỳ bào thai (từ 300.000 đến 1 triệu nephron trong mỗi thận). Sau sanh, số lượng nephron không được tăng thêm. Độ lọc cầu thận của trẻ em đạt giá trị tương đương người lớn sau 2 tuổi.
Trẻ sinh nhẹ cân (dưới 2.500 g), sinh thiếu tháng, mẹ dùng thuốc độc thận trong thai kỳ, bệnh của mẹ trong thời gian mang thai (tăng huyết áp, đái tháo đường…), mẹ hút thuốc lá sẽ có nguy cơ sinh con có ít nephron hơn bình thường. Trẻ có ít nephron, thận sẽ nhạy cảm và dễ bị tổn thương hơn.
2. Nhóm yếu tố nguy cơ có thể thay đổi được
Mức độ tiểu đạm
Tiểu đạm càng nhiều thì tốc độ suy thận càng nhanh. Nhìn chung, tiểu đạm dưới 1 g/ngày, thì tốc độ giảm GFR là 1,7ml/ph/1,73 m2/năm, nhưng nếu tiểu đạm trên 3g/ngày, tốc độ giảm GFR tăng lên 8,3 ml/ph/1,73 m2/năm.
Bệnh thận căn nguyên
Đái tháo đường, bệnh cầu thận có diễn tiến suy thận nhanh hơn tăng huyết áp, bệnh ống thận mô kẽ.
Mức độ lan tỏa cùa tổn thương ống thận mô kẽ trên mẫu sinh thiết thận.
Tổn thương lan tỏa càng nhiều, bệnh thận càng diễn tiến nhanh chừng đấy.
- Tăng lipid máu.
- Hút thuốc lá.
Triệu chứng
Thận có khả năng dự trữ lớn, và có khả năng bù trừ nên hiếm khi có triệu chứng lâm sàng. Trong giai đoạn sớm của bệnh, các dấu hiệu lâm sàng thường mơ hồ, không rõ rệt, chỉ được phát hiện qua xét nghiệm máu, nước tiểu và siêu âm
Một khi có triệu chứng lâm sàng thường đã trễ và trùng lắp các triệu chứng
Triệu chứng bệnh căn nguyên: tăng huyết áp, đái tháo đường
Triệu chứng tại thận:
- Tiểu máu.
- Phù.
- Đau hông lưng.
- Tiểu khó.
- Tiểu gắt.
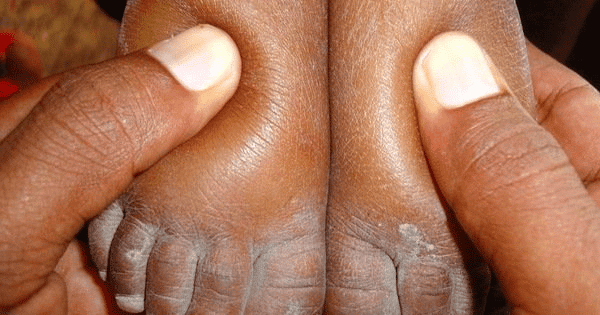
Triệu chứng của suy thận mạn giai đọan cuối
- Thiếu máu.
- Nhức đầu.
- Buồn nôn, nôn.
- Chán ăn.
- Tiểu ít.
- Hơi thở.
- có mùi urê.
- Khó thở…
Biến chứng
Các biến chứng cùa bệnh thận mạn xuất hiện sớm từ giai đoạn 2 và số lượng biến chứng và độ nặng của biến chứng tăng dần khi bệnh thận mạn tiến triển nặng. Cần đánh giá biến chứng ở mọi bệnh nhân bệnh thận mạn có độ lọc cầu thận < 60ml/ph/1,73 m2 da.
Các biến chứng bao gồm:
Tăng huyết áp
Vừa là nguyên nhân, và biến chứng cùa bệnh thận mạn. Tăng huyết áp làm tăng nguy cơ bệnh lý tim mạch trên bệnh nhân bệnh thận mạn.
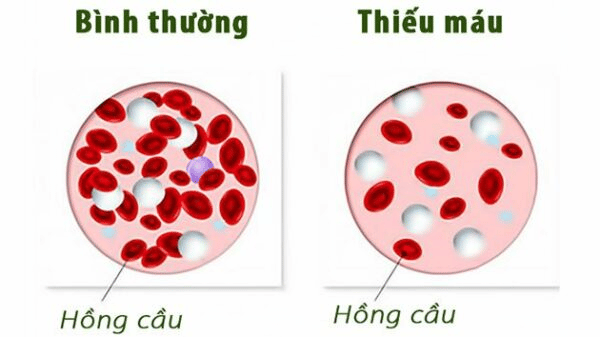
Thiếu máu mạn
Theo WHO, thiếu máu khi Hb <13 g/L ở nam và <12 g/L ở nữ.
Tình trạng suy dinh dưỡng
Dựa vào giảm albumin huyết thanh, cân nặng, bảng điểm đánh giá dinh dưỡng toàn diện chủ quan (subjective global assessment, SGA), chế độ dinh dưỡng.
Rối loạn chuyển hóa calcium và phospho
Giảm calcium, tăng phospho, tăng PTH huyết thanh gây cường tuyến phó giáp thứ phát, giảm vitamine D, tổn thương xương.
Bệnh lý thần kinh
Ngoại biên, trung ương, thần kinh vận động, cảm giác, hệ thần kinh thực vật
Điều trị bệnh thận mạn
| Giai đoạn | GFR ml/ph/1.73 | Biểu hiện | Thái độ xử trí |
| 1 | >90 | Tổn thương thận, hội chứng thận hư, viêm cầu thận, ống thận
Rối loạn đi tiểu Bất thường xét nghiệm hình ảnh |
Chẩn đoán, điều trị bệnh căn nguyên.
Điều trị bệnh kèm theo, làm chậm tiến triển Giảm nguy cơ tim mạch Điều trị cần đạt hiệu quả: cần đạt mục tiêu tối ưu – Bệnh đái tháo đường: ổn định đường huyết, HbA1C <7% – Bệnh tăng huyết áp: giữ huyết áp 130/80 mmHg – Bệnh cầu thận: giảm đạm niệu <0,5g/24h |
| 2 | 60-89 | Biến chứng nhẹ | Ước đoán tốc độ tiến triển |
| 3 | 30-59 | Biến chứng trung bình | Đánh giá và điều trị biến chứng |
| 4 | 15-29 | Biến chứng nặng | Chuẩn bị điều trị thay thế thận |
| 5 | < 15 | Suy thận mạn giai đoạn cuối | Điều trị thay thế thận (chạy thận nhân tạo, thẩm phân phúc mạc, ghép thận) |
| Giai đoạn sau tiếp tục công việc của giai đoạn trước | |||
Thay đổi lối sống trong điều trị bệnh thận mạn
Mục tiêu:
- Giảm huyết áp.
- Giảm nguy cơ tim mạch.
Nội dung:
Dinh dưỡng tiết chế:
- Chế độ ăn DASH.
- Giảm mỡ bão hòa, và cholesterol.
- Chế độ ăn giảm carbohydrate trên bệnh nhận đái tháo đường, giảm đạm và giảm Kali trên bệnh nhân bệnh thận mạn giai đoạn 4-5.

- Giảm cân về cân nặng lý tưởng.
- Họat động thể lực (20phút/ngày).
- Bỏ hút thuốc lá.
- Giảm uống rượu.
Tầm soát bệnh thận mạn
Đối tượng tầm soát
Cần tầm soát bệnh thận trên những đối tượng có nguy cơ cao bị bệnh thận để chẩn đoán sớm bệnh thận
- Đái tháo đường.
- Tăng huyết áp.
- Có tìền căn gia đình bệnh thận.
- Bệnh nhân tim mạch (bệnh mạch vành, suy tim sung huyết, bệnh mạch máu ngọai biên).
- Bệnh nhân có tiểu đạm, tiểu máu khi xét nghiệm tình cờ.
- Dùng thuốc độc cho thận (kháng viêm nonsteroid, lithium).
- Tiền căn sỏi thận, cắt bỏ thận, một thận độc nhất, u tiền liệt tuyến, nang thận.
- Bệnh nhân sinh nhẹ cân, thiếu tháng, béo phì.
Xét nghiệm tầm soát bệnh thận mạn
- Creatinine huyết thanh: để ước đoán độ lọc cầu thận.
- Albumin niệu trên mẫu nước tiểu bất kì: để đánh giá tiểu đạm qua tỉ lệ albumin niệu / creatinine niệu.
- Cặn lắng nước tiểu hoặc tổng phân tích nước tiểu.
- Siêu âm khảo sát thận và hệ niệu.

Để phòng tránh bệnh suy thận mạn một cách hiệu quả, người dân cần nâng cao ý thức bảo vệ sức khỏe, thường xuyên khám sức khỏe định kỳ. Nếu phát hiện mắc bệnh, người bệnh cần tuân thủ chỉ định của bác sĩ chuyên khoa, không nên tự ý điều trị. Song song đó, cần kiểm soát chế độ ăn uống hằng ngày, hạn chế ăn mặn, duy trì thể dục thể thao, kiểm soát tốt bệnh tăng huyết áp và đái tháo đường.
Bệnh thận mạn là bệnh phổ biến trong cộng đồng (chiếm 10% -13% dân số). Bệnh có thể gây tử vong khi tiến triển đến suy thận mạn giai đoạn cuối nếu không điều trị thay thế thận. Bệnh nếu được phát hiện, chẩn đoán sớm và toàn diện sẽ giúp điều trị đạt hiệu quả cao, và ngăn chặn bệnh tiến đến giai đoạn cuối.

Tác giả:ThS.BS Vũ Thành Đô
Chuyên khoa: Tim - Thận - Khớp - Nội tiết
- Bị phì đại tuyến tiền liệt có nên quan hệ tình dục không?
- Nguyên nhân máu nhiễm mỡ từ đâu? Vì sao máu nhiễm mỡ làm tăng nguy cơ đột quỵ?
- Biến chứng tiểu đường trên tim, mắt: Sự thật ít ai biết!
- Bệnh tiểu đường có nguy hiểm không? Cảnh báo biến chứng thường gặp
- Bệnh phong cùi: nguyên nhân, triệu chứng và cách phòng ngừa hiệu quả
- Cách chữa khô mắt tại nhà hiệu quả cho dân văn phòng
- Loét giác mạc: cảnh báo sớm và biện pháp phòng ngừa hiệu quả
- So sánh bệnh quáng gà với các bệnh mắt khác
- Các biện pháp phòng ngừa loét giác mạc
- Hở van động mạch chủ 1/4 có nguy hiểm không?
- Viêm kết mạc dị ứng ở trẻ em: triệu chứng, nguyên nhân và cách điều trị
- Bệnh đau mắt đỏ: Nguyên nhân và triệu chứng cần chú ý

Uy tín vững chắc, là nền tảng cho sự tin cậy

Uy tín vững chắc, là nền tảng cho sự tin cậy

Uy tín vững chắc, là nền tảng cho sự tin cậy

Uy tín vững chắc, là nền tảng cho sự tin cậy

















